Con la vitiligine si sviluppano delle chiazze bianche, delle zone non pigmentate dove manca del tutto la melanina. Ma a cosa è dovuta la vitiligine? E come si cura?

Indice
La vitiligine, o leucodermia, è una delle più frequenti manifestazioni di “ipopigmentazione” cutanea. In presenza di vitiligine, cioè, sulla pelle, ma anche sui peli o sulle mucose, si sviluppano delle chiazze bianche, delle zone non pigmentate dove manca del tutto la melanina. Ma a cosa è dovuta la vitiligine? E come si cura?
La vitiligine non ha alcuna ripercussione patologica, ma purtroppo spesso chi ne è affetto la vive come una vera e propria malattia, che, seppur non contagiosa, lo porta ad isolarsi da tutti e a vivere un forte stress emotivo.
Circa l’1% della popolazione di tutto i mondo è affetto da vitiligine, senza distinzione di sesso o di appartenenza a un gruppo etnico particolare (Fonte Inran).
LEGGI anche: PSORIASI: LA MALATTIA DELLA PELLE CHE DISCRIMINA
Cos’è la vitiligine e tipologie
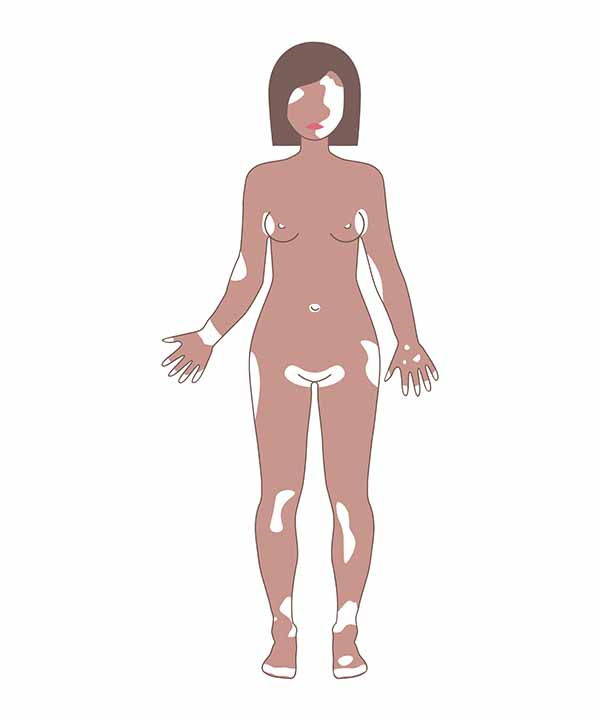
Si può definire la vitiligine come un “disordine dermatologico” a causa del quale si formano sulla pelle delle macchie bianche dovute alla inattività dei melanociti, le cellule deputate alla produzione di melanina.
Si tratta di una malattia non contagiosa e non infettiva della pelle, per la quale proprio i melanociti subiscono un’alterazione e non riescono più a svolgere il loro compito principale: per questo motivo, sulla pelle di un soggetto affetto da vitiligine si formano delle macchie bianche asimmetriche caratterizzate da un contorno normalmente iperpigmentato, ma a volte anche ipopigmentato (vitiligine tricoromica). Le macchie possono diffondersi su tutto il corpo o rimanere circoscritte in alcune aree, possono colpire le zone in prossimità di aperture (come occhi, ano o genitali), ma anche le unghie, le mani, il viso e il collo.
Queste macchie determinate dalla vitiligine sono chiamate “ipocromiche” o “acromiche”, proprio perché sono prive o eccessivamente carenti di melanina.
In genere, la vitiligine si classifica in tre tipologie principali in base alla distribuzione delle macchie bianche sulla pelle:
vitiligine bilaterale: è la forma principale (comprende circa il 90% di tutti i tipi di vitiligine) e si caratterizza per macchie bianche simmetriche sulla parte destra e sinistra del corpo. In base al numero di macchie, alle parti del corpo in cui compaiono e alla loro grandezza, la vitiligine bilaterale si distingue poi in:
- vitiligine acrofacciale, quando le chiazze si sviluppano soltanto alle estremità e sul viso
- vitiligine generalizzata, che si diagnostica quando le macchie ricoprono più del 70% della superficie corporea
- vitiligine focale, quando le chiazze sono in numero decisamente ridotto e non si modificano col passare del tempo
vitiligine segmentale: comprende circa il 10% di tutti i tipi di vitiligine e si caratterizza per la presenza di macchie solo su metà del corpo (o solo a destra o solo a sinistra) che pare seguano una determinata disposizione “a percorso”
vitiligine perinevica: spesso visibile in pazienti affetti da vitiligine bilaterale, si caratterizza per la presenza di macchie che partono in maniera centrifuga da un neo formando una chiazza bianca intorno al neo stesso. Se i nei sono isolati in determinate aree del corpo, prendono il nome di “halo nevo di Sutton”, dal nome dello scienziato che per primo li studiò.
Vitiligine, cause
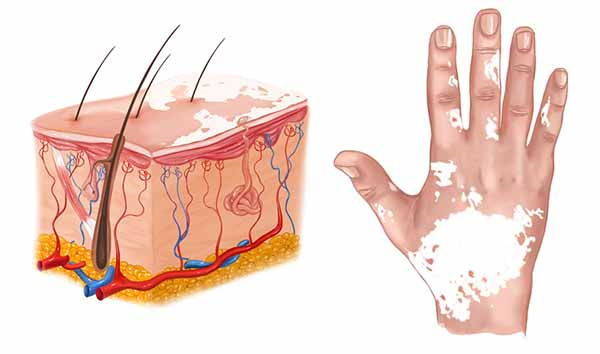
Sulle cause della vitiligine i ricercatori hanno ancora molto da scoprire, ma molto accreditata è la tesi per cui la depigmentazione deriverebbe da un disturbo autoimmune: le cellule che producono i pigmenti cutanei, cioè, verrebbero distrutte per errore del proprio sistema immunitario.
Per questo motivo, accadrebbe che le cellule del sistema immunitario vadano ad attaccare i melanociti, le cui funzioni verrebbero così alterate e rendendo impossibile la produzione di melanina. In queste zone, quindi, la pelle rimane bianca. Come per quasi tutte le malattie autoimmuni, anche nel caso della vitiligine l’ereditarietà pare giocare un ruolo considerevole.
Oltre alla predisposizione genetica, sarebbero stati registrati come fattori scatenanti anche:
- disfunzioni a carico della tiroide
- stress
- calo delle difese immunitariecalo delle difese immunitarie
La vitiligine, ancora, potrebbe configurarsi come un sintomo di una patologia vera e propria, come il diabete di tipo 1 e il morbo di Addison, affezioni che provocano una alterazione o una iperattività del sistema immunitario.
Vitiligine, sintomi
Ovviamente, la comparsa delle macchie bianche sulla cute è il primo segnale. Le aree più soggette sono quelle più esposte ai raggi solari (viso e labbra, braccia, mani, gambe e piedi), ma anche inguine e ascelle, così come il retto, le aree genitali, gli occhi e l’ombelico.
Un altro sintomo può essere anche un imbiancamento precoce dei capelli, della barba, delle ciglia e delle sopracciglia. Nei soggetti con la pelle scura, le zone depigmentate possono presentarsi anche dentro il cavo orale.
Inoltre, essendo le chiazze bianche prive di pigmento melanico, il soggetto affetto da vitiligine è più sensibile alle radiazioni e quindi ad eritemi solari e scottature. Anche in questo caso, quindi, rimane fermo il consiglio di usare protezioni solari adeguate.
Infine, un terzo dei soggetti colpiti da vitiligine soffre di prurito, che potrebbe anche rappresentare un campanello d’allarme, dal momento che è indice di un possibile peggioramento della malattia.
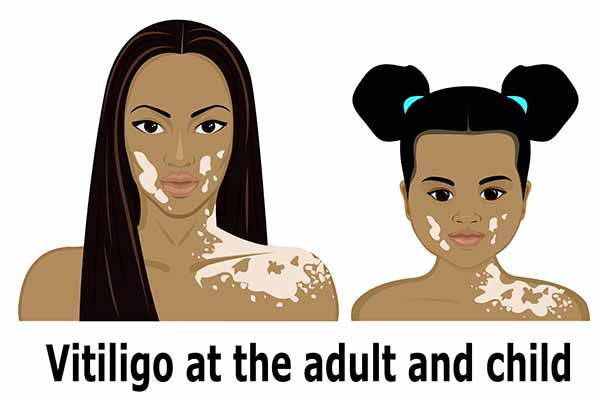
Vitiligine nei bambini
La vitiligine è una malattia che colpisce l’1% dei bambini, soprattutto europei e nordamericani (Fonte vitiligine.info), nella maggior parte dei casi si manifesta prima dei 18-20 anni, ma alcune volte anche prima degli 8-10 anni. Difficilmente la vitiligine si sviluppa prima dei 2 anni.
Tra i bambini è più diffusa la forma segmentale e la sede più colpita è, di solito, l’area del trigemino, seguita poi da tronco, collo e arti superiori e inferiori.
In genere, la vitiligine nei bambini si manifesta molto gradualmente e con lesioni limitate soprattutto agli angoli della bocca e delle palpebre, nelle zone genitali e nelle parti del corpo soggette spesso a microtraumatismo, come gomiti, dorso delle dita e creste tibiali.
Vitiligine, si cura?
Come tutte le malattie autoimmuni, anche la vitiligine non si debella definitivamente.
Di concerto con il proprio dermatologo, in genere si stabilisce caso per caso la giusta terapia o la cura farmacologica più adatta. Tutto dipende da quali e quanti parti del corpo sono ricoperte dalle chiazze e dalle loro dimensioni.
Oltre a fototerapie, si può ricorrere a cure farmacologiche o a operazioni chirurgiche.
1) Terapia topica: spesso si ricorre a creme, anche contenenti corticosteroidi, che possono coadiuvare la ripigmentazione delle chiazze biancastre
2) Fototerapia: si effettua con la luce o con il laser a tecnologia a eccimeri, ma i risultati potrebbero essere solo transitori
3) Fotochemioterapia con psoraleni: nota con il nome di “terapia PUVA”, si tratta di un lungo percorso spesso efficace ma che può indurre effetti indesiderati, a volte di una certa gravità. Lo psolarene è un medicinale che determina una certa reazione con i raggi ultravioletti e provoca lo scurirsi della pelle. Il trattamento necessita dell’assunzione per via orale del medicinale o di una sua applicazione topica, per poi esporre la pelle ai raggi UVA (sole o lampade speciali). Questa terapia può avere effetti collaterali come:
- nausea e vomito
- prurito
- crescita pilifera abnorme
- iperpigmentazione
- carcinomi cutanei
4) Depigmentazione: in questo caso non si ripigmentano le chiazze bianche, ma schiariscono tutte le altre zone (“depigmentazione”, che tenderà a essere permanente). A dare questo effetto è anche in questo caso un prodotto farmacologico, il monobenzil etere di idrochinone o “ monobenzene”. Questa terapia può avere effetti collaterali come:
- prurito
- pelle secca
- infiammazione con arrossamenti e gonfiori
- eccessiva sensibilità alla esposizione solare
5) Trapianti cutanei autologhi: la pelle di un’area non affetta viene impiantata su un’area affetta del corpo
6) Trapianti cutanei con innesti di blister: si generano dei blister (vescicole) con l’applicazione di estremi termici o suzione alla cute pigmentata normalmente
7) Micropigmentazione (tatuaggi): tramite l’impianto di pigmenti nella cute
8) Trapianti autologhi di melanociti: dopo un prelievo di tessuto non affetto si coltivano i melanociti da trapiantare poi nelle aree di pelle non pigmentata
Vitiligine, rimedi naturali
Ci sono in natura dei rimedi che potrebbero essere in grado di migliorare quanto meno l’aspetto della pelle affetta da vitiligine.
Il primo rimedio naturale è mangiare in modo naturale, eliminando il più possibile le sostanze chimiche dalla propria dieta. Sembrano contrastare il proliferarsi della malattia cibi come:
Meglio evitare invece:
- agrumi
- prodotti caseari
- caffè

Tra i rimedi naturali annoveriamo:
- olio di enotera, spesso consigliato in caso di eritemi, eczemi, dermatiti, orticaria, psoriasi, acne, scottature o vitiligine
- aloe vera
- olio essenziale di pepe nero
- foglie di basilico e succo di lime, dall’azione antibatterica e calmante
- ginkgo biloba, che favorirebbe la ripigmentazione
Sulle malattie della pelle potrebbero interessarti anche:
- DERMATITE ATOPICA: SINTOMI, CAUSE E RIMEDI EFFICACI
- FUOCO DI SANT’ANTONIO: COS’È, CAUSE E RIMEDI PER DARE SOLLIEVO
- SCABBIA: SINTOMI E COME RICONOSCERLA (IMMAGINI)
In tutti i casi, ricordatevi che per non peggiorare ulteriormente la situazione è meglio proteggersi dal sole, perché con la vitiligine i raggi UV diventano – se possibile – ancora più nocivi. Riducete anche i livelli di stress e, soprattutto, accettate questo “difetto” che, in ogni caso, vi rende persone uniche e speciali.
Germana Carillo


